กุลธิดา สามะพุทธิ กองบรรณาธิการโคแฟค: รายงาน
กองเศรษฐกิจสุขภาพและหลักประกันสุขภาพ กระทรวงสาธารณสุข ระบุ คนต่างด้าวคลอดบุตรในไทยต้องเสียค่าใช้จ่ายตามที่โรงพยาบาลกำหนด เว้นแต่ขึ้นทะเบียนเป็นผู้มีสิทธิใน “กองทุนประกันสุขภาพคนต่างด้าวและแรงงานต่างด้าว” หรือ “กองทุนให้บริการด้านสาธารณสุขกับบุคคลที่มีปัญหาสถานะและสิทธิ” พร้อมกับเปิดตัวเลขคนเมียนมารับบริการหลังคลอดที่หน่วยบริการสาธารณสุขทั่วประเทศ 9,933 ครั้ง ฝากครรภ์ 148,391 ครั้ง ในปีงบประมาณ 2567 (ตุลาคม 2566-กันยายน 2567)
โคแฟคสอบถามข้อมูลเกี่ยวกับการรักษาพยาบาลคนต่างด้าวจากกองเศรษฐกิจสุขภาพฯ ซึ่งดูแลการให้บริการสาธารณสุขแก่คนต่างด้าว แรงงานต่างด้าว และบุคคลที่มีปัญหาสถานะและสิทธิ หลังจากที่เพจเฟซบุ๊ก “Drama-addict” โพสต์ข้อความเมื่อวันที่ 15 ธันวาคม 2567 อ้างข้อมูลจาก “ลูกเพจที่เป็นบุคลากรทางการแพทย์แถวชายแดน” ใจความโดยสรุปว่า โรงพยาบาลบริเวณชายแดนไทย-เมียนมา กำลังประสบปัญหาชาวเมียนมาเดินทางมาคลอดบุตรและรักษาพยาบาลในฝั่งไทยโดยไม่เสียค่าใช้จ่ายเพราะใช้สิทธิตามกองทุนให้บริการด้านสาธารณสุขกับบุคคลที่มีปัญหาสถานะและสิทธิ หรือที่เรียกสั้น ๆ ว่า “กองทุนสิทธิ ท.99” และหลังจากคลอดลูกแล้ว คนต่างด้าวจะไปขอใบรับรองการเกิดของเด็กเพื่อทำสิทธิรักษาฟรีในไทย
โพสต์ดังกล่าวระบุด้วยว่า คนต่างด้าวยังสามารถซื้อบัตร UC หรือบัตรประกันสุขภาพถ้วนหน้า ซึ่งจะได้สิทธิการรักษาเทียบเท่ากับบัตรทองของคนไทยทุกอย่าง ทั้งหมดนี้ได้สร้างภาระด้านงบประมาณ เพิ่มงานให้แพทย์-พยาบาล และทำให้คนไทยได้รับบริการล่าช้า ส่งผลกระทบต่อระบบสาธารณสุขไทยที่อาจจะ “ล่มจม” เพราะการมาใช้บริการของคนต่างด้าว
โพสต์นี้มีผู้แชร์ไปแล้วมากกว่า 14,000 ครั้ง (ณ วันที่ 17 ธันวาคม 2567) มีผู้ให้ความเห็นมากกว่า 3,600 ครั้ง ส่วนใหญ่แสดงความไม่พอใจที่คนไทยต้องแบกรับภาระในการรักษา ทำให้คนไทยที่เป็นผู้เสียภาษีได้รับการรักษาพยาบาลที่ล่าช้า นอกจากนี้เนื้อหาในโพสต์ยังนำไปสู่การปลุกปั่นความไม่พอใจคนต่างด้าวอีกด้วย
ถาม-ตอบ กองเศรษฐกิจสุขภาพฯ
การดูแลด้านสาธารณสุขของกลุ่มคนต่างด้าว แรงงานต่างด้าว และบุคคลที่มีปัญหาสถานะและสิทธิ อยู่ในความรับผิดชอบของกองเศรษฐกิจสุขภาพและหลักประกันสุขภาพ สำนักงานปลัดกระทรวงสาธารณสุข ซึ่งบริหารจัดการผ่าน 2 กองทุน คือ
- กองทุนประกันสุขภาพคนต่างด้าวและแรงงานต่างด้าว ผู้ที่ใช้สิทธิกองทุนนี้ได้ คือ แรงงานต่างด้าวและบุตรอายุ 7 ปีขึ้นไป ที่ซื้อบัตรประกันสุขภาพในราคา 3,400 บาท และ 3,500 บาทสำหรับแรงงานที่เป็นลูกเรือประมง ระยะเวลาคุ้มครอง 1 ปี 6 เดือน
- กองทุนให้บริการด้านสาธารณสุขกับบุคคลที่มีปัญหาสถานะและสิทธิ หรือ กองทุนสิทธิ ท.99 ผู้ที่ใช้สิทธิกองทุนนี้ต้องเป็นบุคคลที่มีปัญหาสถานะและสิทธิ ตามที่ระบุในมติคณะรัฐมนตรี (ครม.) ที่เกี่ยวข้อง ซึ่งเป็นผู้ที่มีเลขประจำตัว 13 หลักที่ออกให้โดยกระทรวงมหาดไทย แล้วจึงนำเลขประจำตัวนี้ไปยื่นขอขึ้นทะเบียนที่หน่วยบริการสุขภาพ ซึ่งจะส่งต่อข้อมูลให้กองเศรษฐกิจสุขภาพฯ พิจารณาขึ้นทะเบียนรับสิทธิรักษาพยาบาลภายใต้กองทุนนี้ ปัจจุบันมีผู้ขึ้นทะเบียนกับกองทุน 723,603 คน (ข้อมูลจากรายงานผลการดำเนินงานกองเศรษฐกิจสุขภาพฯ ประจำปีงบประมาณ 2566)
โพสต์ของเพจเฟซบุ๊ก Drama-addict ได้อ้างถึงปัญหาจากการใช้สิทธิตามกองทุนสิทธิ ท.99 โคแฟคสรุปประเด็นที่กล่าวอ้างในโพสต์และนำไปสอบถามกองเศรษฐกิจสุขภาพฯ สธ. ในฐานะหน่วยงานที่กำกับดูแลการให้บริการสาธารณสุขขั้นพื้นฐานแก่คนต่างด้าว และเรียบเรียงเป็นคำถาม-คำตอบ ดังนี้
ถาม: ชาวเมียนมาเข้ามาคลอดบุตรในไทยโดยไม่ต้องเสียค่าใช้จ่ายได้หรือไม่ ?
ตอบ: เจ้าหน้าที่จะตรวจสอบเอกสารหลักฐานว่าเป็นผู้มีสิทธิในกองทุนใดหรือไม่ หากมีสิทธิในกองทุนใดก็สามารถใช้สิทธิได้ตามที่แต่ละกองทุนกำหนด แต่หากไม่มีเอกสารหลักฐานใด ๆ และไม่มีสิทธิในกองทุนใด ก็ต้องชำระค่าใช้จ่ายตามที่ได้รับบริการด้านสาธารณสุข
ถาม: บุตรของชาวเมียนมาที่คลอดในไทย มารดาสามารถนำไปขอใบรับรองการเกิดเพื่อรับสิทธิรักษาพยาบาลฟรีในประเทศไทยได้ จริงหรือไม่
ตอบ: เด็กที่เกิดในโรงพยาบาลในไทย สามารถขอหนังสือรับรองการเกิดได้ แต่สิทธิด้านการรักษาพยาบาลต้องเป็นไปตามสิทธิของแต่ละบุคคลหรือแต่ละกองทุนที่บุคคลนั้นขึ้นทะเบียน
ถาม: คนต่างด้าวสามารถใช้สิทธิจากกองทุนให้บริการด้านสาธารณสุขกับบุคคลที่มีปัญหาสถานะและสิทธิ (กองทุนสิทธิ ท.99) ในการรักษาพยาบาลโดยไม่ต้องจ่ายค่ารักษาได้จริงหรือไม่
ตอบ: ผู้ที่จะใช้สิทธิรักษาพยาบาลของกองทุนนี้ได้จะต้องเป็น “ผู้ขึ้นทะเบียนประกันสุขภาพบุคคลที่มีปัญหาสถานะและสิทธิ” เท่านั้น ซึ่งผู้ที่จะขึ้นทะเบียนได้ต้องเป็นบุคคลที่กระทรวงมหาดไทยกำหนดเลขประจำตัว 13 หลัก และมีคุณสมบัติตามมติ ครม. ว่าด้วยการขึ้นทะเบียนประกันสุขภาพบุคคลที่มีปัญหาสถานะและสิทธิ เมื่อได้เลขประจำตัว 13 หลักจากกระทรวงมหาดไทยแล้ว จะต้องนำเอกสารไปยื่นที่หน่วยบริการรับลงทะเบียนสิทธิประกันสุขภาพบุคคลที่มีปัญหาสถานะและสิทธิ หน่วยบริการที่รับลงทะเบียนจะส่งคำร้องมายังกองเศรษฐกิจสุขภาพฯ เพื่อตรวจสอบเอกสารหลักฐานและพิจารณาการให้สิทธิด้านการรักษาพยาบาล
ถาม: สถานะทางการเงินของกองทุนสิทธิ ท.99 ในขณะนี้เป็นอย่างไร
ตอบ: กองทุนฯ มีสถานะทางการเงินปกติ ไม่มียอดค้างชำระหน่วยบริการสาธารณสุข เมื่อหน่วยบริการแจ้งยอดค่าใช้จ่ายมา ทางกองทุนฯ ก็จ่ายคืนตามรอบการเบิกจ่ายปกติ
ถาม: คนต่างด้าวที่ซื้อบัตรประกับสุขภาพถ้วนหน้า (บัตร UC) ได้สิทธิการรักษาเทียบเท่ากับบัตรทองคนไทยทุกอย่าง จริงหรือไม่
ตอบ: คนต่างด้าวไม่สามารถซื้อบัตร UC ได้ เนื่องจากสิทธิประกันสุขภาพถ้วนหน้า สามารถใช้ได้เฉพาะบุคคลสัญชาติไทยเท่านั้น
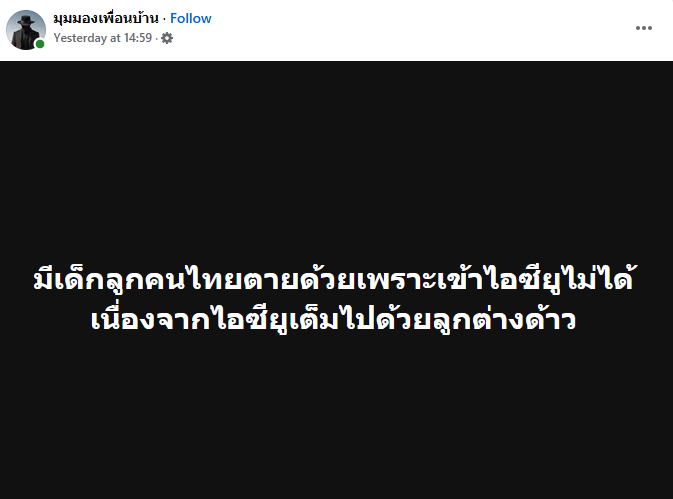 ตัวอย่างโพสต์เฟซบุ๊กที่อาจสร้างความรู้สึกบาดหมางระหว่างคนไทยกับคนเมียนมา หลังจากมีการแชร์โพสต์ของเพจ Drama-addict อย่างกว้างขวาง
ตัวอย่างโพสต์เฟซบุ๊กที่อาจสร้างความรู้สึกบาดหมางระหว่างคนไทยกับคนเมียนมา หลังจากมีการแชร์โพสต์ของเพจ Drama-addict อย่างกว้างขวาง

เปิดตัวเลขคนเมียนมาฝากครรภ์-คลอดบุตรในไทย
โคแฟคตรวจสอบฐานข้อมูลการใช้บริการสาธารณสุขของกระทรวงสาธารณสุข ในปีงบประมาณ 2567 (ตุลาคม 2566-กันยายน 2567) ในพื้นที่ทั้ง 13 เขตบริการสุขภาพ ได้ข้อมูลดังนี้
- ประชากรต่างด้าว (รวมทุกสัญชาติ) ที่เข้ารับบริการฝากครรภ์ 237,976 ครั้ง
- ประชากรต่างด้าว (สัญชาติเมียนมา) รับบริการฝากครรภ์ 148,391 ครั้ง
- ส่วนใหญ่อยู่ในเขตสุขภาพที่ 5 (ราชบุรี สุพรรณบุรี นครปฐม กาญจนบุรี สมุทรสงคราม สมุทรสาคร เพชรบุรี ประจวบคีรีขันธ์) คือ 47,453 ครั้ง
- รองลงมาคือเขตสุขภาพที่ 1 (เชียงใหม่ เชียงราย ลำพูน ลำปาง แพร่ น่าน พะเยา แม่ฮ่องสอน) จำนวน 20,442 ครั้ง
- ประชากรต่างด้าว (รวมทุกสัญชาติ) รับบริการหลังคลอด 16,702 ครั้ง
- ประชากรต่างด้าว (สัญชาติเมียนมา) รับบริการหลังคลอด 9,933 ครั้ง
- อันดับหนึ่ง เขตสุขภาพที่ 5 จำนวน 3,182 ครั้ง
- อันดับสอง เขตสุขภาพที่ 11 (ชุมพร ระนอง สุราษฎร์ธานี นครศรีธรรมราช พังงา กระบี่ ภูเก็ต) 2,068 ครั้ง
- อันดับสาม เขตสุขภาพที่ 2 (พิษณุโลก เพชรบูรณ์ อุตรดิตถ์ ตาก สุโขทัย) 1,358 ครั้ง
ข้อสรุปโคแฟค
โพสต์ในเพจเฟซบุ๊ก “Drama-addict” กล่าวถึงปัญหาเกี่ยวกับระบบการให้บริการสาธารณสุขและการบริหารจัดการคนต่างด้าว/แรงงานข้ามชาติในไทย ซึ่งเป็นปัญหาที่ซับซ้อนและสะสมมานาน โดยขาดคำชี้แจงหรือคำอธิบายจากกระทรวงสาธารณสุขซึ่งเป็นหน่วยงานที่รับผิดชอบโดยตรง เนื้อหาในโพสต์ดังกล่าวจึงอาจสร้างความเข้าใจผิดและความสับสนเกี่ยวกับสิทธิการรักษาพยาบาลของคนต่างด้าวในไทย โดยเฉพาะชาวเมียนมา อีกทั้งโพสต์นี้ยังถูกแชร์ไปในลักษณะที่ปลุกปั่นความไม่พอใจต่อชาวเมียนมา ทุกฝ่ายจึงควรระมัดระวังในการแชร์โพสต์นี้ในทางที่จะสร้างความเกลียดชังประเทศเพื่อนบ้าน และควรมุ่งประเด็นการถกเถียงในเรื่องของปัญหาการบริหารจัดการระบบสาธารณสุขของไทยมากกว่าการปลุกปั่นความไม่พอใจชาวเมียนมา
อ่านเรื่องที่เกี่ยวข้อง